„Moara cu povești”. Despre diabet și tratarea acestuia
de Nicolae Uszkai, Brașov
#Postat de Carmen Vintu on mai 27, 2022
Motto: „Trebuie să-ţi mai aducă Dumnezeu o boală, din când în când, sau o acută neplăcere fizică, pentru a preţui, ca o fericire fără margini, bucuria de a deveni sănătos!” – Gib Mihăescu, prozator, romancier și dramaturg român interbelic
Stimaţi cititori și dragi amici, astăzi vă propun, aici la „Jurnal de Brașov”, la această „moară cu povești” de fiecare vineri, să ne ducem pentru câteva clipe, cam cât durează lectura rândurilor de față, cum mai zic eu, într-o „direcție” de discuție mai puțin plăcută societății, adică despre o boală cronică și destul de răspândită, din păcate. Cui îi place să asculte/ să discute despre boli? Și mă voi referi azi la diabet, „boala domnească”, cum ziceau bătrânii din satul părinților mei, care, mai mult ca sigur, astăzi nu e „domnească” absolut deloc. E atât de răspândită în lume, din cauza stilului de viață al „trăitorilor” din societatea contemporană, încât multiplicarea în progresie aproape geometrică a acestei maladii este de-a dreptul alarmantă.

Heap of Sugar on vintage wooden background
Ideea de a scrie „câteva gânduri în câteva rânduri” (cum mai zic eu articolelor, materialelor, documentarelor, eseurilor etc scrise de mine vreodată) despre acest fenomen nedorit numit diabet mi-a venit, desigur, din experiența proprie, pe principiul „tot pățitu-i priceput”. Nu e, poate, prea „coșer” să-mi expun problemele personale în public, dar, personal, asta nu mă deranjează, dacă așa pot conștientiza și pe alții să ia măsuri pozitive la timp cu propria viață! Poate că rândurile de astăzi vi se vor părea dumneavoastră, celor ce citiți/ ascultați/priviți ce mai scriu eu pe aici pe la „Jurnal de Brașov” prea lungi și e posibil să vă pierdeți din răbdare, dar, credeți-mă, dacă nu citiți până la capăt, mai bine nici nu mai continuați s-o faceți de acum încolo. Numai așa au sens cele ce am a vă spune astăzi! Și, vorba unui amic, super cunoscut din media televizată, cititul „nu urzică”! Adică, mai pe șleau, pe la începutul anului trecut, în pline „trăiri” pandemice, am contactat o formă destul de neplăcută a bolii transmise de virusul parșiv care ne-a cam dat tuturor viața peste cap! Ca o consecință directă, nenea virusul mi-a găsit „călcâiul lui Ahile” fix unde nu mi-am dorit și mi-a amplificat o stare metabolică de pre-diabet despre care eram cvasi-conștient, dar nu într-atât încât să iau măsuri drastice, pe principiul „mie nu mi se va întâmpla niciodată să mă-mbolnăvesc de-adevăratelea”! Și mi-a amplificat starea fix într-un diabet de tip 2 „de toată frumusețea”, cu niște valori ale analizelor medicale aferente despre care n-am crezut că-mi vor fi hărăzite vreodată! Nu am s-o lungesc prea mult, pentru că nu asta este important în ceea ce vreau să vă zic astăzi, și am să vă spun doar că am avut și am parte în viață de câțiva oameni faini, medici de profesie, care mi-au schimbat și modelat altfel viața, în ideea în care să ameliorez atât cât se poate efectele diabetului. Oameni faini de la Spitalul Militar de Urgență „Regina Maria” din Brașov, entitate de elită a sănătății românești (nu sunt cuvinte mari, ci adevărate) despre care am mai scris, atât pe „bulevardul virtual” al Revistei Jurnal Spiritual, cât și aici, relativ recent, la „Jurnalul de Brașov”. Puteți citi cele zise de mine la linkul Moara cu povești. Oamenii și spitalul lor. Spitalul Militar de Urgență „Regina Maria” din Brașov – Jurnal FM .

Acești medici și asistente/ asistenți de mai multe specialități medicale m-au îndrumat pe un nou drum al auto-evaluării stării personale de sănătate. În principal este meritul doamnei doctor Brândușa Cofaru, medic primar în specialitatea „Diabet zaharat și boli de nutriție” de la Spitalul Militar de Urgență „Regina Maria” din Brașov, cea care m-a „pus pe picioare” destul de repede, după un episod urât al vieții despre care nu am crezut că ar fi posibil și m-a îndrumat pe „șinele” unei căi normale de urmat pentru a-mi fi bine pe mai departe, atât cât se poate „coabita” cu acest diabet…Nu vă ascund și nu e mare secret că, pentru început, cel mai greu mi-a fost să mă obișnuiesc cu gândul că voi trăi, atât cât se va putea, în această viață, cu această maladie, dar am trecut repede peste gândurile negre și am decis să-i dau ascultare acestei doamne doctor în toate cele ce-mi va spune să fac! Și pot spune că n-am greșit, pentru că, după câteva luni de insulinoterapie temporară și alte medicamente necesare neplăcerilor care vin „la pachet” cu diabetul (și acestea pot fi numeroase, din păcate) plus o dietă personalizată și multă, mult mai multă mișcare, dânsa a decis, în urma rezultatelor pozitive ale tratamentului pe care-l urmam și la o reducere considerabilă, în limite normale a valorilor glicemice, să nu mai urmez tratament injectabil și să rămân pe un tratament mult mai „light”…Ca să nu mai zic că, vrând-nevrând, am fost nevoit să renunț la un viciu de care nu mă credeam în stare să mă las. La tutun mă refer, nu vă gândiți, rogu-vă, la alte celea!…Când i-am spus doamnei doctor intenția mea de a scrie câteva rânduri despre diabet și despre o metodă relativ nouă în „peisajul” medical românesc, doamna doctor Cofaru s-a oferit imediat în a-mi pune la dispoziție toate datele de care aveam nevoie pentru a scrie (a „măcina” la „moara cu povești”, adică) și a descrie cât mai corect cu putință rândurile mele despre diabet și metoda modernă (adevărat vârf de lance în tehnologie) aplicată și aici la spitalul militar brașovean de către dânsa unor pacienți care, realmente, au nevoie de asta, dar au și încredere totală în prescrierile doamnei doctor.

În plus, am văzut, din cele ce-mi spunea în timp ce mă documentam în cabinetul dânsei, grija să nu dau „cu stângu-n dreptul” prin expunerea unor termeni medicali pe care nu-i stăpânesc suficient pentru a-i putea folosi corect. Îi înțeleg, firește, grija, mai ales că, în ultimii vreo doi ani, foarte mulți constructori, agricultori, casnice, strungari, ingineri, zilieri, profesori, șoferi, macaragii, geologi, militari etc s-au erijat în mari specialiști în medicină și microbiologie, nu-i așa? Să fiu iertat de reprezentanții categoriilor profesionale amintite, dar chiar nu ai cum să te pricepi la medicină mai mult decât un medic care s-a pregătit mulți ani pentru această profesie! Că se poate „lucra” mai mult la caracterul unora dintre cei ce activează și pe tărâm medical, asta-i altă gâscă-n altă traistă! Provenim cu toții din aceeași societate, cu bunele și relele ei! Toți suntem oameni, supuși greșelii, și esențial este să-ncercăm a ne perfecționa în a nu mai face rău și a încerca să propagăm binele! Știu că sună „siropos”, dar nu cred că greșesc prea mult când spun asta. În fapt, rândurile de față nu s-au dorit și nici nu au cum să fie un studiu cu eventuale conotații medicale de specialitate, pentru că nu am intenționat nicio clipă să fac asta, nu mă pricep și nu e cazul, ci vreau doar să trag un semnal de alarmă asupra pericolului care paște omenirea prin multiplicarea alarmantă a îmbolnăvirilor de diabet și a factorilor care favorizează acest lucru. În plus, intenționez să aduc în atenția celor ce citesc sau aud despre cele scrise aici că există la Brașov, la spitalul militar despre care vă ziceam și care este aflat efectiv „la poalele Tâmpei”, o doamnă doctor care promovează o metodă modernă de tratament al diabetului. Știu (adică am aflat „pe căi lăturalnice”…) că doamnei doctor Brândușa Cofaru nu-i plac referirile „pompoase” la adresa dumneaei și nu îndrăgește reclama la adresa propriei persoane, dar o asigur, și pe această cale, că recunoașterea meritelor a ceea ce face nu are absolut nicio legătură cu reclama, ci cu a cunoaște cei din jur că există în urbe un om priceput care le poate face mai mult bine!
O scurtă referire la diabet, în general, îmi voi permite să fac, totuși, tocmai pentru a fi înțelese măcar câteva din elementele de bază care definesc îmbolnăvirea cu acest flagel al lumii moderne. Spun scurtă dar, firește, va fi, un pic mai lungă…Multe milioane de oameni din întreaga lume trăiesc cu diabet sau știu pe cineva, mai apropiat sau nu, care trăiește cu această boală. Este, actualmente, o certitudine faptul că diabetul nu se vindecă, dar este o boală care se poate trata astfel încât persoanele afectate pot trăi o viață lungă și de calitate, chiar dacă, la început, diagnosticul poate fi înspăimântător și frustrant. O știu din proprie experiență și din părerile unor cunoscuți aflați în aceeași situație! Este important, în acest context, să știm care sunt diferențele dintre tipurile de diabet, de ce apare această boală și cum se poate ține sub control. Diabetul, „boala domnească”, cum îi ziceau bunicii mei, este o boală cronică progresivă (adică se dezvoltă continuu), caracterizată de niveluri mari ale glucozei în sânge. Mai este cunoscut și sub denumirea de diabet zaharat. Există mai multe tipuri de diabet, iar toate pot duce la complicații la diferite organe și cresc, în ansamblu, riscul de moarte prematură. Pare destul de șocant, la prima vedere, dar asta este realitatea.Pentru a ilustra cele zise anterior, din sursele inserate la finalul rândurilor de față, am găsit câteva cifre și statistici concludente, zic eu. Numărul persoanelor diagnosticate cu diabet în întreaga lume a crescut, din anul 1980 și până la nivelul anului 2014, de la 108 milioane la 422 de milioane, celor spuse de Organizația Mondială a Sănătății, pe site-ul oficial al acesteia. Tot acolo se specifica faptul că, la nivelul anului 2016, existau 1,6 milioane de decese cauzate direct de diabet, la nivel global, iar OMS spune că diabetul a fost, în acel an, cea de-a șaptea cauză principală a deceselor. Și ritmul crește progresiv, din păcate! În ultimul deceniu, conform acelorași studii prezentate de OMS, prevalența diabetului a crescut mai rapid în țările cu venituri scăzute și medii, comparativ cu țările care au un nivel ridicat al veniturilor. Conform Atlas IDF ediția a 8-a, publicat acum cinci ani, în 2017, de Federația Internațională de Diabet, cca. 425 de milioane de persoane aveau, la acel moment, diabet, iar estimările pentru anul 2045 ajung la 629 de milioane de bolnavi. Același raport arăta că un milion de persoane cu vârste sub 20 de ani aveau, în 2017, diabet.
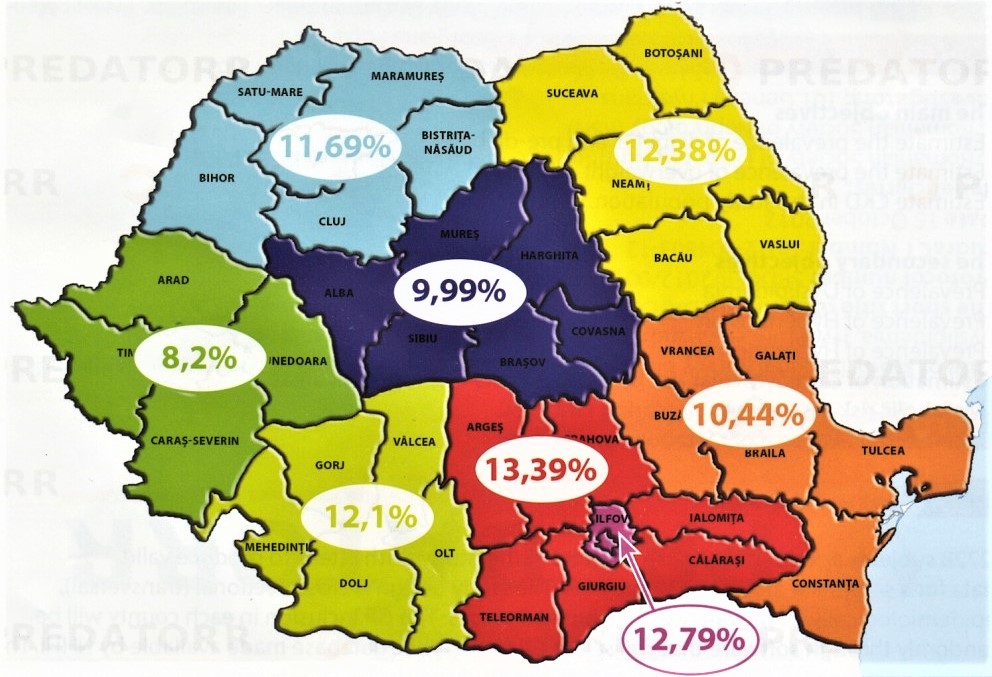
Venind acasă, pe tărâm mioritic, acum vreo patru ani, o analiză de situație, publicată în 2018 pe site-ul Institutului Național de Sănătate Publică, citează un studiu despre prevalența diabetului zaharat și pre-diabetului la populația adultă din România. Astfel, în anul 2017, la o populaţie adultă de 14.382.000 de persoane, erau înregistrate 1.785.300 de cazuri de diabet (la adulţi cu vârste între 20 și 79 de ani), ceea ce înseamnă o prevalenţă de 12,4%. Numărul se estimează că va scădea la 1.246.000 până în anul 2045.Atenție, această estimare este legată, totuși și de scăderea populației prin indicele demografic negativ prognozat pentru următoarele vreo două decenii. Deci, scăderea zisă anterior nu e prea pozitivă… Ca să nu mai zic că, așa cum spunea doamna doctor Cofaru, în foarte multe cazuri, diabetul zaharat poate rămâne ne-diagnosticat o perioadă destul de lungă, ceea ce înseamnă că numărul persoanelor care au diabet ar putea fi mult mai mare. Adică mai pe șleau, dânsa spunea că: „la un pacient diagnosticat cu diabet zaharat de tip 2, mai există cel puțin o persoană ci diabet zaharat de tip 2 nediagnosticată încă”. Iar la cât de des merg co-naționalii noștri la analize medicale, altfel decât de nevoie, e greu de diagnosticat diabetul, ca și alte boli de altfel! Știm cu toții că asta este realitatea și nu e nevoie de explicații sociologice savante!
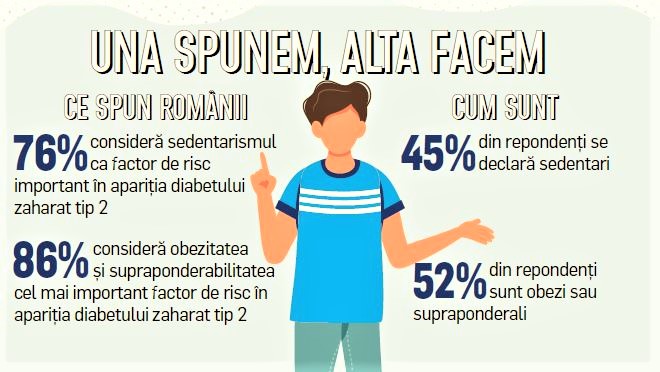
Diabetul zaharat este definit ca fiind, faptic, un grup de boli de metabolism caracterizate, în special, prin hiperglicemie (adică o cantitate crescută de zahăr în sânge), care este cauzată de secreția insuficientă de insulină sau de rezistența la insulină. Este bine să știm că, practic, glucoza din sânge este principalul „carburant” al corpului, este „benzina” necesară funcționării optime a organismului uman. Tehnic vorbind, glucidele din alimentație trec în tubul digestiv prin procese de digestie și absorbție și ajung în sânge, după care se transformă în glucoză prin procesele metabolice care au loc în ficat. Cine ne dă nouă insulina? Nimeni altul decât pancreasul. Pancreasul este organul care secretă insulină, care scade, practic, cantitatea de glucoză din sânge. Astfel, după ce mâncăm diverse alimente, glicemia crește, adică e un proces firesc, iar pancreasul începe să mărească secreția de insulină care va ajuta glicemia să revină în limite normale. Ca urmare a celor zise, disfuncționalitatea dată de diabetul zaharat este că acesta apare în condițiile în care în organism nu există suficientă insulină sau organismul nu poate folosi eficient cantitatea de insulină. Generic, există mai multe tipuri de diabet zaharat, Iar mai mult sunt cunoscute cele de tip 1, de tip 2 și cel gestațional (specific sexului feminin). Nu voi face prea multe referiri la cel din urmă ori la cele multe alte tipuri care pot exista. Este un lucru știut clar în lumea medicală că fiecare tip de diabet are cauze diferite. Un diabet necontrolat poate da naștere multor complicații. Hiperglicemia afectează organele și țesuturile întregului organism. Cu cât nivelul de glucoză din sânge este mai mare și hiperglicemia se extinde pe o perioadă mai mare de timp, cu atât e mai mare riscul de a ajunge la complicații. Și niciuna nu este plăcută! Vorbind despre diabetul zaharat de tip 1, se poate spune că nu se știe cu precizie de ce sistemul imunitar atacă și distruge, în mod eronat, celulele din pancreas responsabile cu producerea de insulină. Factorul genetic poate avea un rol în acest sens, dar la fel și un virus care ar afecta sistemul imunitar. Aceasta este explicația pe care am găsit-o în mai multe surse de origine medicală referitoare la cauze. În aceleași surse se specifică faptul că factorii de risc pentru diabetul de tip 1 au legătură cu vârsta și familia, iar riscul de diabet de tip 1 este mai mare la copii și adolescenți, dar și la persoanele care au părinți sau frați care au această boală. În ceea ce privește diabetul zaharat de tip 2, acesta are drept cauze factori genetici și legați direct de stilul de viață. Supraponderabilitatea și obezitatea, coroborate cu sedentarismul, determină celulele să fie mai rezistente la efectele insulinei asupra zahărului din sânge. Acest tip de diabet, cel de tip 2, poate fi cauzat și de factori favorizanți din familie. Adică, descendenții pacienților cu diabet zaharat au un risc crescut de a face diabet zaharat, comparativ cu populația generală. Conform acelorași surse, factorii de risc eminamente recunoscuți pentru diabetul de tip 2 sunt: supraponderalitatea, vârsta (mai mare de 45 de ani), a avea părinți sau frați bolnavi de diabet, sedentarismul, pre-diabetul, diabetul gestațional într-o sarcină anterioară, tensiune mărită, colesterol mărit sau un nivel mai mare al trigliceridelor. Cred că tot ceea ce am inserat aici în rândurile mele, până la acest moment sunt chestii „citibile” și care nu necesită „traducere”…
Ce e mai dificil, având în vedere că diabetului i se mai spune și „ucigașul tăcut”, este faptul că există multe complicații asociate diabetului necontrolat. Aceste complicații pot fi rezumate, dar nu numai la diverse forme de manifestare cum sunt: bolile de inimă, atacuri de cord, posibilități crescute de atac cerebral; neuropatiile (adică leziuni ale nervilor); nefropatiile (complicații la nivelul rinichilor); retinopatii (adică tulburări de funcționare a retinei) și pierdere de vedere; infecții și răni care nu se vindecă la nivelul picioarelor, adică așa-zisul „picior diabetic”; infecții bacteriene și fungice ale pielii și, nu în cele din urmă, stări de depresie ori demență. Eu zic că nu-s puține deloc aceste complicații și trebuie să ne facă să ne gândim de mai multe ori în a încălca prescripțiile medicilor specialiști în diabet și boli de nutriție. Nu de altceva, dar cunosc bine câteva persoane diagnosticate clar cu diabet care, încă nu conștientizează că viața s-a schimbat „de tot” pentru ele și că nu mai merge trebușoara cu câte o „înghețățică”- două pe zi, câte o juma’ de pâine faină cu cartofi pe zi și alte excese alimentare, plus câteva „țigărele” pentru „condimentat” viața la o cafeluță-două și care, firește, nu fac deloc casă bună cu diabetul. Ca să nu mai zic de „tactica specială” à la Al Bundy, adică șezând întins în fotoliu toată ziulica, cu o telecomandă TV într-o mânuță, iar cu cealaltă mână înfiptă-n brăcinari…Culmea e că persoanele despre care zic știu exact că glicemia lor este constant crescută și știu ceea ce trebuie să facă, dar, probabil, mental, încă nu se situează în postura de pacient și n-au trecut, încă, cu totul de mentalitatea de „mie nu mi se poate întâmpla ceva mai rău”…
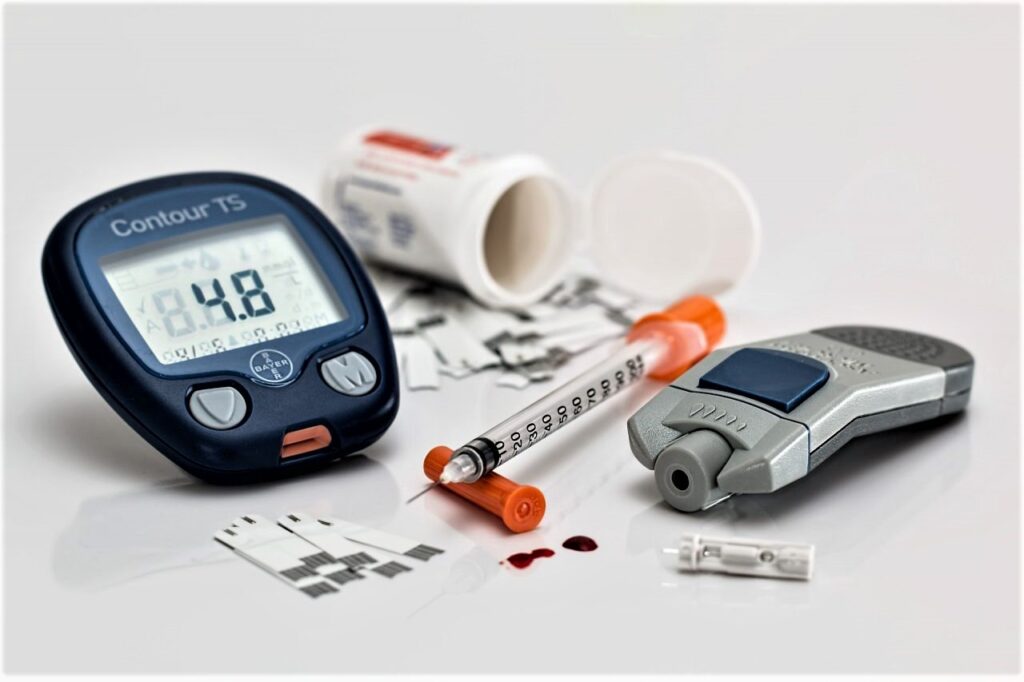
Pentru a identifica predispoziția pentru diabet și pentru a diagnostica diabetul, medicii folosesc, în general, analize de sânge pentru determinarea glicemiei à jeun, adică pe nemâncate. Testele pentru determinarea glicemiei constă în prelevarea de sânge dimineața, pe nemâncate și folosirea unui glucometru pentru determonarea valorilor glicemiei. Practic, nu mănânci și nu bei nimic (doar apă) cu cel puțin opt ore înainte de testare, pentru a afla nivelul glicemiei à jeun. Medicii spun că, dacă, în trei zile diferite, valorile glicemiei à jeun depășesc 126 miligrame per decilitru (mg/dl), medicii pot pune diagnosticul de diabet. Firește, nu doar glicemia pe nemâncate e folosită ca un criteriu de diagnosticare. Trebuie cumulate mai multe criterii, așa cum îmi spunea doamna doctor. Glicemia à jeun, despre care aminteam anterior, este doar unul dintre aceștia, fiind completate de valoarea hemoglobinei glicozilate (denumită HbA1c în mediul medical) care, dacă este mai mare sau egală cu valoarea de 6,5%, avem în discuție un diabet. Adiacent, un alt criteriu este constituit din glicemia la două ore în cursul testului de toleranţă la glucoză pe cale orală (TTGO), care, trebuie să fie mai mare sau egal cu 200 mg/dl ca să fie vorba despre diabet, iar glicemia ocazională, la un pacient cu simptome caracteristice de hiperglicemie sau criză hiperglicemică trebuie să fie mai mare sau egal cu 200 mg/dl pentru un diagnostic de diabet. Firește, medicii știu cel mai bine ce și cum e trebușoara cu diagnosticarea. Generic vorbind, valorile normale ale glicemiei sunt situate între 60 și 110 mg/dl.

Cum se tratează diabetul? Pe scurt, pentru diabetul de tip 1, insulina injectabilă este principalul tratament. Ea înlocuiește hormonul pe care corpul uman nu poate să-l mai producă în mod natural. Insulina nu poate fi luată sub formă de pastile, deoarece acizii din stomac o descompun și aceasta se injectează fie cu ajutorul unei seringi, fie cu un dispozitiv în formă de stilou, fie prin intermediul unei pompe de insulină. Despre trebușoara cu „pompele de insulină” voi reveni un piculeț mai încolo…În ceea ce privește tratamentul diabetului de tip 2, dacă dieta și mișcarea nu ajută la scăderea nivelului de glucoză din sânge în cazul celor ce au acest tip de diabet, medicul va recomanda anumite medicamente, care au rolul de a menține glicemia în limite normale. Firește că, dacă ești riguros în a urma cele prescrise de medic, tratamentul se poate schimba în timp, pentru a se ajusta pe felul în care evoluează organismul, așa că e importantă vizita periodică la medic, în funcție de programările făcute de acesta. În unele situații, medicul poate prescrie insulină chiar și în diabetul de tip 2. Așa am pățit eu, adică o perioadă de câteva luni, la insulinoterapia temporară, a trebuit să mă-nvăț a mă „înțepa” cu insulină, tocmai pentru a ajuta pancreasul să-și facă treaba…Am să revin acum la doamna doctor Brândușa Cofaru, cea care a reușit să implementeze la Brașov, la Spitalul Militar de Urgență „Regina Maria”, „Programul Național de Diabet Senzori Glicemici și Pompe de Insulină”, un program care este derulat doar în opt locuri din țară, la opt centre medicale. Am să vi le zic care sunt acestea un pic mai încolo. Senzorii de glicemie, pompele de insulină și sistemele tip pancreas artificial sunt dispozitive din ce în ce mai populare în rândul persoanelor cu diabet zaharat tip 1, unde fluctuațiile glicemice pot fi destul de rapide și adeseori cu valori extreme. Actualmente, acestea reprezintă principalele instrumente tehnologice la dispoziția pacienților și diabetologilor pentru gestionarea corectă a tratamentului antidiabetic în vederea atingerii obiectivelor glicemice propuse. Problema este că „înhămarea” la acest program presupune un efort suplimentar din partea medicilor și a instituțiilor medicale, ceea ce presupune multă și suplimentară dedicație în muncă, pricepere și ambiția de a „repara” cât mai mulți pacienți diabetici și a-i aduce pe un făgaș al vieții cât mai aproape de normalitate. Aceste calități nu-i lipsesc doamnei doctor Cofaru, ci dimpotrivă. Nu e cazul să dau „cu periuța”, dar cine a avut șansa să parcurgă tratamentele prescrise de aceasta și le-a urmat așa cum i-au fost prescrise știe despre ce anume vorbesc!
La ultima noastră întâlnire de la cabinetul dânsei, doamna doctor Cofaru îmi povestea cum, acum peste un deceniu, a testat personal, în scop de învățare, undeva la Geneva, senzori glicemici pe braț și pompă cu ser fiziologic (în loc de insulină, firește) și cum s-a zbătut, efectiv, să intre în posesia aparaturii necesare pentru a putea să o aducă și acasă și a o pune în practică. Testarea despre care îmi spunea este uzitată adesea în mediile universitare unde există dorință puternică de învățare. Din clară modestie, nu a intrat în prea multe detalii, dar cred că știu câte „tălpi” birocratice a avut de înfruntat în a demara acasă acest program, „tălpi” pe care nu le-a avut la spitalul unde are acum cabinetul, adică la Spitalul Militar de Urgență „Regina Maria” din Brașov. Dimpotrivă, dânsa spune că a fost sprijinită, a demarat proiectul cu pompele de insulină mai demult, l-a pus în practică de acum doi ani, iar acum există pacienți diabetici care sunt beneficiari direcți ai acestei tehnologii rmoderne. Tehnologia există mai demult, dar fără medici dedicați care s-o și pună în aplicare, totul se desfășoară mai greu pe la noi, asta-i clar! Am întrebat cam câți pacienți sunt beneficiari la Brașov, dar doamna doctor a evitat, elegant, întrebarea mea prea directă și m-am „prins” mai târziu că, poate, nu era cazul să întreb asta. Și, la urma urmei, nici nu e relevant în contextul rândurilor de față. Doamna doctor Cofaru îmi spunea că: „Programele Naționale de Diabet Senzori Glicemici și Pompe de Insulină sunt o mare șansă pentru pacienții diabetici insulinotratați de a accesa tehnologia modernă, costisitoare, din diabet, tehnologie necesară pentru obținerea unui control glicemic bun și creșterea semnificativă a calității vieții”. Sigur că nu e greu de înțeles că, și în acest domeniu, există un anumit grad de rezistență la schimbare, ca la orice nouă abordare în vreun domeniu al vieții societății umane. Tot doamna Cofaru îmi mai spunea că: „Există în rândul diabeticilor – și a populației generale – o „teamă” de tehnologie, percepută ca fiind prea complicată și o „reținere”, în special, culmea, la tineri și adolescenți, de a purta pe corp aceste dispozitive. Efortul nostru de a face educație terapeutică este uriaș. După ce îi convingem să poarte și să folosească aceste dispozitive, au impresia că le – am dăruit „un Ferrari” și relatează o creștere importantă a calității vieții și ameliorarea profilului glicemic. Pentru diabetici, boala pe care o au este „o slujbă solicitantă pe care nu au cerut-o”.

Dar ce sunt aceste dispozitive „minune”? Conform surselor pe care le-am accesat și pe care le puteți găsi la finalul rândurilor de față, senzorii de glicemie reprezintă dispozitive medicale din aliaje metalice și compozite foarte fine, care se inserează în mod uzual de către pacient sub piele și care conțin o substanță care, în contact cu moleculele de glucoză din țesutul interstițial, produc un curent electric de intensitate foarte mică. Acest curent este înregistrat de către un transmițător atașat senzorului, care trimite mai departe aceste date la un dispozitiv extern (cel mai adesea telefon, dar nu numai) care le interpretează și astfel rezultă valoarea glicemiei la nivelul țesutului interstițial în momentul respectiv. Cantitatea de informații pe care o oferă un senzor de glicemie este foarte mare, pornind de la informații de moment cum ar fi valoarea glicemiei si viteza cu care glicemia crește sau scade, până la observații realizate pe termen lung cu analiză statistică a evoluției în funcție de stilul de viață și alimentar al pacienților, evoluția în infecții, etc. Senzorii de glicemie permit reacția terapeutică în funcție de valoarea glicemiei și sensul de mișcare al acesteia. Instruirea pacientului de către medic pentru a ști exact cum să reacționeze față de informația furnizată de senzor este decisivă pentru obținerea echilibrului glicemic. Existența și creșterea continuă a preciziei senzorilor au permis în ultimii ani cercetătorilor în domeniu să deruleze studii multiple, în urmă cărora s-a constatat necesitatea unor insuline bazale de generație nouă cu acțiune ultralentă și profil de stabilitate extrem de crescut cu reducere semnificativă a riscului de hipoglicemie, insuline ultrarapide care atenuează vârful glicemic post-prandial de la mese sau hormoni tip Glucagon-Like Peptide 1 cu efect semificativ în reducerea excursiei glicemice post-prandiale la pacienții cu diabet zaharat de tip 2. Trebuie să subliniez că esențiale în succesul terapiei anti-diabetice dezvoltate cu senzori de glicemie sunt cunoștințele pacientului despre modul de funcționare a senzorilor, decalajele ce pot apărea pe mișcări glicemice rapide între valoarea de pe senzor și de pe un glucometru, modul și durata de acțiune a medicației antidiabetice urmate și, firește, impactul asupra glicemiei al activității fizice și componența alimentelor mâncate (glucide, proteine, lipide). În ceea ce privește pompele de insulină, acestea permit administrarea insulinei într-o manieră cât mai apropiată de normalul fiziologic. Publicul țintă al acestei tehnologii este reprezentat cu precădere de pacienții cu diabet zaharat de tip 1 la care există fluctuații zilnice semnificative ale rezistenței la insulină (în principal copii și tineri), cei foarte activi, cu un program alimentar extrem de neregulat sau care practică regulat activitate fizică de intensitate și durată crescute. De dată mai recentă, există și recomandarea folosirii acestei tehnologii și în diabetul zaharat de tip 2, în cazul pacienților cu evoluție îndelungată a diabetului zaharat insulinotratați intensiv.
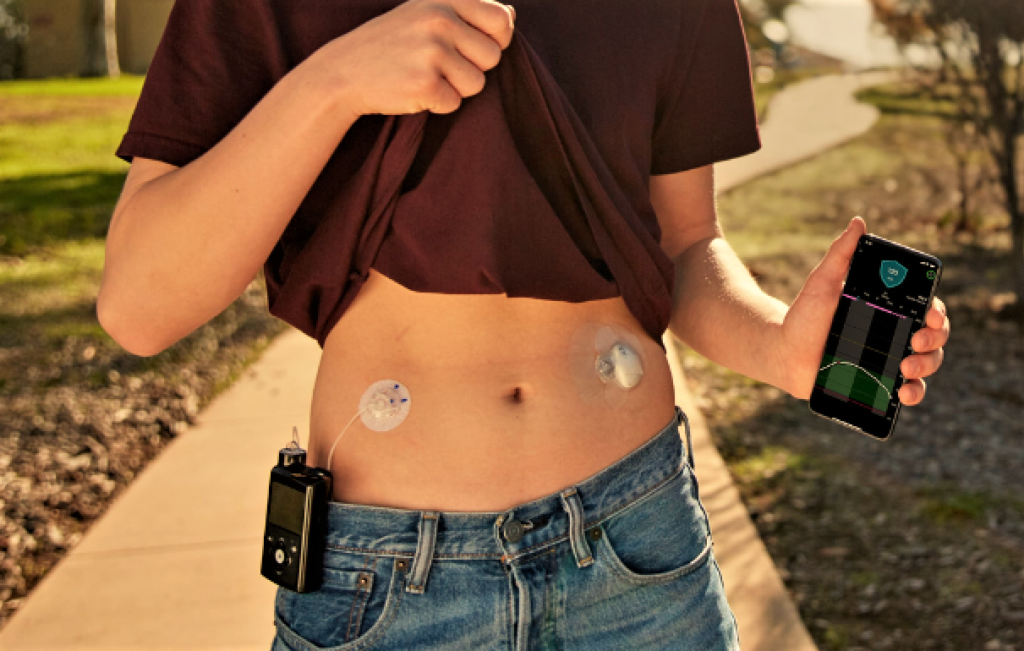
Practic, pompa de insulină este un dispozitiv de dimensiuni mici cu administrare de manieră continuă a insulinei, cu debit variabil, în funcție de setări. La nivelul țesutului subcutant al pacientului acesta plasează o canulă (adică un cateter), care, în mod normal, se schimbă odată la trei zile, prin care insulina este introdusă în corp. Există pompe cu fir (adică legătura dintre rezervorul de insulină al pompei și cateter se realizează printr-un tub subțire de lungime variabilă) sau, în cazul pompelor fără fir, canula subcutanată pornește direct din pompă. Această pompă administrează un singur tip de insulină (insulină rapidă) și are un debit cu flux mic, cunoscut ca rată bazală (care se poate ajusta pe intervale orare – echivalentul insulinei bazale), precum și un flux rapid, cunoscut ca bolus (care se administreaza pentru mese sau corecții). Setările pompei sunt stabilite și ajustate de către pacient în urma consultației cu medicul diabetolog și a analizei evoluției glicemice, pentru a se corecta deviațiile. Datorită preciziei foarte mari a dozării, pompele de insulină pot administra corecții foarte mici, imposibil de realizat cu „stilourile” clasice de insulină. Totodată, permit creșteri sau scăderi temporare ale debitului de insulină, în funcție de nevoile pacientului, în timp ce mesele complexe, cu glucide cu absorbție lentă sau proteine, pot beneficia de administrarea unui bolus extins sau dual. Cert este faptul că, cu setările corecte și un bagaj de informații solid al pacientului diabetic despre modul de acțiune al tipului de insulină folosit, despre factorii care cresc sau scad rezistența la insulină, modul de acțiune hiperglicemiantă a meselor, ținta glicemică propusă, terapia cu pompă de insulină liberalizează semnificativ stilul de viață al unui pacient cu diabet. Adică face mult bine…
Deși tehnologia este tot mai prezentă în viața de zi cu zi a pacienților cu diabet, necesitatea ca aceștia să cunoască mecanismele fiziopatologice implicate în reglarea glicemiei este la fel de mare. Trebuie să învețe de la medicul diabetolog, să citească materialele pe care le primesc de la acesta (și nu să „navigheze” necontrolat pe „vasta nemărginire a internetului”) și să pună în practică cunoștințele astfel dobândite. Sistemele automatizate de dozare a insulinei preiau semnificativ din efortul pacientului în gestionarea terapiei, însă fără înțelegerea corectă a modului de funcționare, a limitărilor și avantajelor, rezultatele glicemice ale pacienților vor fi sub așteptări. Ideea este că nu aș vrea să mai dezvolt din punct de vedere tehnic acțiunea descrisă a acestei tehnologii faine, pentru simplul motiv că, dacă voi continua, voi „pierde” și pe cei câțiva care au rămas cu mine în continuare la aceste gânduri în câteva rânduri…Nu am cum să pun aici emoticoane, dar aș introduce aici un…„zâmbărici”. N-am găsit altă rimă!
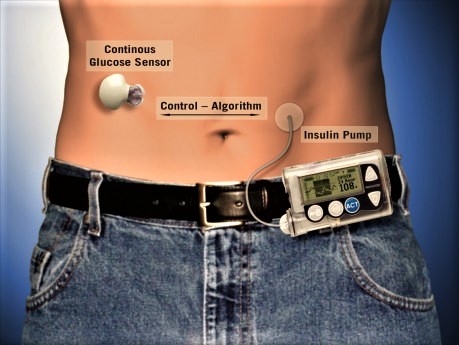
Aș mai prea să adaug faptul că partea „tehnică” din punct de vedere strict procedural al accederii la această tehnologie este reglementată, actualmente, prin Ordinul președintelui Casei Naționale de Asigurări de Sănătate nr. 180 din 2022, privind aprobarea Normelor tehnice aplicabile programelor naționale aferente anilor 2022 și 2023, ordin publicat în Monitorul Oficial nr 318 din 31 martie a.c., cu aplicabilitate din 1 aprilie a.c. Acesta simplifică, întrucâtva, procedurile anterioare de accedere la această tehnologie, dar plasează, în continuare, așa cum este firesc, medicul diabetolog curant ca factor definitoriu în monitorizarea și utilizarea acestei tehnologii de către pacienți. În acest document, sunt detaliate criteriile de eligibilitate și toate datele care trebuie îndeplinite pentru accederea la acest tip de tratament modern și nu am să le repet aici, ci vă las dumneavoastră plăcerea de a găsi aceste date, aflate la două click-uri distanță. Acolo puteți găsi descrise multe alte date de accedere la program precum și costurile aferente acestui tip de tratament.
Am întrebat-o pe doamna doctor Cofaru care sunt locurile din țară unde poate fi accesat acest program național. Aceste locuri sunt detaliate în documentul pe care l-am menționat mai devreme, dar am să vi le spun și eu acum, aici. Unitățile sanitare cu paturi aflate în relație contractuală cu CNAS pentru derularea „Programului Național de Diabet– Pompe de Insulină, Sisteme de pompe de insulină cu senzori de monitorizare continuă a glicemiei, Sisteme de monitorizare continuă a glicemiei” sunt:
– Institutul Naţional de Diabet, Nutriţie şi Boli Metabolice „Prof. Dr. N. Paulescu” din București;
– Spitalul Universitar de Urgență „Elias” din București;
– Spitalul Clinic de Urgență ptr. Copii „Marie S Curie”din București;
– Spitalul Clinic Județean de Urgență Timișoara;
– Spitalul Clinic Județean de Urgență Craiova;
– Spitalul Clinic de Urgență „Sf. Spiridon” Iași;
– Spitalul Clinic Județean de Urgență Cluj;
– Spitalul Militar de Urgență „Regina Maria” din Brașov.
Faptul că ultimul spital menționat, cel la care activează dr Brândușa Cofaru, este în topul celor ce utilizează aceste noi tehnologii, arată atât faptul că dacă există oameni dedicați profesiei, multe greutăți pot fi surmontate, iar pacientul, bolnavul, poate veni, pas cu pas, acolo unde îi este locul, adică în centrul activității sanitare/ medicale în ansamblu! Practic, dacă privim și mai în urmă decât în cei doi ani de când funcționează programul de pompe cu insulină, începând din anul 2013, la acest spital a început utilizarea tehnologiei moderne în diabetul zaharat, prin folosirea monitorizării glicemice ambulatorii continue (CGMS: continuous glucose monitoring system) în timp real (real-time CGMS) şi cu analiza retrospectivă a datelor (professional CGMS).Experienţa în folosirea senzorilor de glicemie a permis participarea la numeroase manifestări ştiinţifice interne şi internaţionale, spitalul fiind reprezentat frecvent și benefic de către dr. Brândușa Cofaru cu lucrări la fiecare dintre ediţiile acestor congrese. Nu am să mă mai refer astăzi, în continuare, la acest program derulat de doamna doctor Cofaru ci am să mai inserez, către final, câteva dintre sfaturile dânsei pentru o mai bună „coabitare” a pacienților cu diabetul sau pentru ca oamenii sănătoși să nu ajungă la diabet. De fiecare dată când am interacționat la cabinet, dumneaei a subliniat faptul că mulți factori care pot duce la diabet pot fi controlați prin mici schimbări ale stilului de viață. Printre altele, nevoia de a face mișcare zilnic, sub orice formă optimă fiecăruia (excursii, drumeții, aerobic, alergare, mers, ciclism etc) este una foarte importantă.

O altă condiție imperativă este reducerea consumului de grăsimi saturate, grăsimi trans și carbohidrați în alimentația zilnică precum și nevoia de creștere a ponderii în alimentație a mai multor fructe, legume și cereale integrale. Aici trebuie să fim, totuși, atenți la cele permise de „statutul” de diabetic, pentru că unele-s permise, cu măsură, iar altele sunt interzise consumului de către diabetici. Totodată, este mai sănătos să mâncăm porții mai mici, iar dacă ești supraponderal sau chiar obez, bine-ar fi să-ncerci să slăbești undeva către 8-10 procente din cât cântărești acum. Pentru mine au funcționat și funcționează cele zise mie de către doamna doctor Cofaru. Și mi-a mai inoculat încă ceva, la fel cum o face și celorlați pacienți ai dânsei, conștientizarea faptului că diabetul te obligă să ai o dietă corectă și să mănânci mai sănătos decât multe alte persoane care nu au această boală. E mai mult decât clar pentru mine că trebuie respectat programul de mese și trebuie evitat cât de mult se poate alimentele care cresc brusc glicemia. Alimentația sănătoasă este cea mai importantă atunci când trebuie gestionat diabetul. În principiu, toți pacienții au indicație de tratament cu antidiabetice pe cale orală, pacienții nefiind „lăsați” de medic doar pe baza dietei decât în cazuri excepționale. Este clar că un specialist în diabet și boli de nutriție trebuie să-ți stabilească meniul, dar, ca principiu, e bine să mănânci porții mici pe parcursul zilei, să reduci cantitatea de carbohidrați, să pui accent pe alimentele sănătoase (fructe, legume, cereale integrale, carne slabă, cum este cea de pui sau pește, grăsimi sănătoase, ca cele din uleiul de măsline și nuci).În încheiere, stimați cititori, privitori ori ascultători a ceea ce v-am zis astăzi, dacă am reușit să vă pun pe unii dintre dumneavoastră pe gânduri apropo de boala asta parșivă numită diabet, înseamnă că mi-am atins scopul propus inițial. Vă mulțumesc pentru răbdare tuturor celor care ați rămas cu mine până la final și vă recomand, mai ales brașovenilor ca, atunci când aveți probleme legate de diabet să încercați s-o contactați pe doamna doctor Brândușa Cofaru și, sunt convins, nu vă va părea rău pentru îndrumările sale. Despre alte lucruri faine de măcinat voi mai zice câte ceva aici, la „Moara cu povești” într-o întâlnire viitoare. Când? Fix peste o săptămână! Până atunci vă doresc să v-aducă Cel de Sus doar ceea ce nu ați avut bun până acum! Repet ca-n alte dăți: e o urare din Maramureșul istoric de unde-mi trag eu rădăcinile! Și cred că poate fi valabilă peste tot unde se-nțelege vorba românească! Să vă fie bine!
Gânduri bune tuturor!
Al dumneavoastră, Nicolae Uszkai
Surse, surse foto și lecturi suplimentare:
http://fadr.ro/diabetul-in-romania/
https://www.diabetzaharat.ro/tehnologie/gratuit
https://legislatie.just.ro/Public/DetaliiDocumentAfis/254043
https://legislatie.just.ro/Public/DetaliiDocumentAfis/215572
https://paulescu.ro/senzori-si-pompe-de-insulina/
https://www.medtronic-diabetes.ro/tratamentul-cu-pompa-de-insulina
https://www.merckgroup.com/ro-ro/expertise/general-medicine/diabetes.html
http://revistamedicalmarket.ro/eveniment/al-48-lea-congres-naional-al-societii-romne-de-diabet-nutriie-i-boli-metabolice-2022
https://drtech.ro/2021/04/28/pompa-de-insulina-o-optiune-avansata-pentru-gestionarea-diabetului/
 Jurnal FM
Jurnal FM 





